Un fármaco que corta la sangre a los tumores abre una vía contra el cáncer de hueso agresivo en niños
El uso combinado de pazopanib, un inhibidor de la angiogénesis ya aprobado en adultos, mejora la supervivencia y tolerancia en niños con cáncer de huesos avanzado, según un estudio polaco.
Por Enrique Coperías
Célula de sarcoma de hueso vista al microscopio: el ADN aparece en azul; las mitocondrias —las fábricas de energía de la célula—, en amarillo; y los filamentos de actina, parte de su esqueleto interno, en morado. Cortesía: Instituto Nacional del Cáncer.
Por primera vez, un medicamento diseñado para frenar el crecimiento de los vasos sanguíneos que nutren los tumores ha mostrado resultados alentadores en uno de los cánceres óseos más agresivos de la infancia: el sarcoma de Ewing metastásico.
El estudio, publicado en la revista Frontiers in Oncology por un equipo del Instituto de la Madre y el Niño de Varsovia, en Polonia, apunta a que el pazopanib, un fármaco ya empleado en adultos afectados por ciertos sarcomas y cáncer renal, podría ofrecer una nueva estrategia terapéutica para jóvenes pacientes que hasta ahora contaban con opciones terapéuticas muy limitadas.
Qué es el sarcoma de Ewing y por qué sigue siendo un desafío
El sarcoma de Ewing representa alrededor del 40% de los tumores malignos de hueso en niños y adolescentes. En sus fases localizadas, las terapias combinadas, como la quimioterapia, la cirugía y la radioterapia, han permitido alcanzar tasas de supervivencia cercanas al 70%. Pero en su forma más temida, la enfermedad primaria multimetastásica, que ya se ha extendido a otros huesos o a la médula ósea en el momento del diagnóstico, las cifras caen de manera drástica.
«Estos pacientes siguen teniendo un pronóstico desolador a pesar de todos los avances médicos», recuerdan los autores del trabajo, liderado este por la oncóloga pediátrica Anna Raciborska. Los tratamientos intensivos, incluidos los trasplantes autólogos de médula ósea, apenas logran prolongar la vida y se asocian a toxicidades graves.
En ese contexto, el equipo polaco decidió explorar un enfoque distinto: aprovechar un medicamento que actúa sobre los mecanismos biológicos del tumor, en lugar de atacar directamente a sus células por medios químicos.
Cómo actúa el pazopanib: cortar la sangre del tumor
El pazopanib pertenece a la familia de los inhibidores de la multiquinasa, fármacos capaces de bloquear de forma simultánea varias proteínas implicadas en la proliferación celular y, sobre todo, en la angiogénesis, el proceso mediante el cual los tumores generan nuevos vasos sanguíneos para alimentarse y crecer.
Aprobado en 2009 para el tratamiento del carcinoma renal avanzado y los sarcomas de tejidos blandos, el medicamento se había utilizado hasta ahora casi exclusivamente en adultos. Sin embargo, estudios aislados habían mostrado cierta eficacia en casos de sarcoma de Ewing extraóseo, esto es, que se desarrolla en tejidos blandos. «Su perfil de toxicidad moderado y su mecanismo de acción lo hacían un candidato interesante para probarlo en niños con enfermedad ósea metastásica» explican los investigadores en el artículo científico.
🗣️ «El pazopanib es una medicación que bloquea la capacidad del tumor para formar nuevos vasos sanguíneos, que los tumores necesitan para sobrevivir y propagarse —afirma Raciborska. Y añade—: Al cortar este ‘suministro de sangre’, el medicamento presumiblemente debilita los tumores y los hace más sensibles a la quimioterapia y la radioterapia. Esto puede ralentizar la enfermedad y ayudar a que los tratamientos existentes sean más eficaces».
El sarcoma de Ewing representa cerca del 40% de los tumores malignos de hueso en niños y adolescentes. En fases localizadas, las terapias combinadas —quimioterapia, cirugía y radioterapia— logran tasas de supervivencia de hasta el 70%, pero cuando la enfermedad es multimetastásica y se ha extendido a otros huesos o a la médula ósea, las posibilidades de supervivencia descienden drásticamente. Cortesía: National Cancer Institute
Resultados del estudio en pacientes pediátricos
El estudio incluyó a once pacientes, de entre cinco y diecisiete años, diagnosticados entre 2016 y 2024 con sarcoma de Ewing óseo multimetastásico. Todos recibieron la quimioterapia estándar —combinaciones de fármacos conocidas como VIDE y VDC/IE— junto con el pazopanib desde el inicio del tratamiento, interrumpiéndolo solo durante las cirugías o los trasplantes de médula.
El fármaco se administró en dosis adaptadas al peso corporal y se mantuvo durante una media de 1,7 años, incluso como terapia de mantenimiento una vez finalizada la quimioterapia.
Los resultados, pese al tamaño reducido de la muestra, son notables:
✅ El 90,9% de los pacientes seguía con vida al cierre del seguimiento (una media de 2,6 años).
✅ La supervivencia global a dos años alcanzó el 85,7%, y la supervivencia libre de eventos, es decir, sin recaídas ni progresión, fue del 68,2%.
✅ Solo un paciente sufrió progresión de la enfermedad durante el tratamiento inicial, y otros dos presentaron recaídas posteriores.
Más aún, los investigadores destacan que no se registraron toxicidades graves. Los efectos secundarios —náuseas, molestias abdominales, neutropenia leve o diarrea— se controlaron con tratamientos de soporte y, en algunos casos, con reducciones temporales de la dosis.
Un tratamiento bien tolerado y con potencial precoz
La doctora Raciborska subraya que el pazopanib «fue bien tolerado incluso cuando se administró junto con quimioterapia y radioterapia», un hecho poco habitual en terapias combinadas tan intensas. «Esto abre la puerta a considerar su uso temprano, no como última opción de rescate, sino integrado desde el principio del tratamiento», señala el equipo en el artículo.
🗣️ «Las tasas de supervivencia fueron más altas que en los controles históricos, lo que sugiere que podría prolongar la vida y, lo que es más importante, hacerlo sin añadir una toxicidad grave —explica la investigadora—. Además, la calidad de vida de los niños tratados fue buena. Tras finalizar la terapia intravenosa, los pacientes pudieron recibir el pazopanib como tratamiento domiciliario».
«Mientras esperamos nuevas opciones terapéuticas, es posible aplicar este fármaco ya existente para mejorar los resultados en pacientes de muy alto riesgo —dice Raciborska. Y vaticina—: Abre la puerta a introducir terapias dirigidas en fases más tempranas de la enfermedad, con el potencial de mejorar la supervivencia y la calidad de vida».
Los investigadores comparan estos datos con los obtenidos en cohortes previas del mismo centro, donde los pacientes con enfermedad similar y tratados sin pazopanib presentaban tasas de supervivencia global a cinco años inferiores al 45%. «Aunque los resultados deben interpretarse con cautela, el beneficio clínico y la baja toxicidad justifican ensayos prospectivos de mayor escala», concluyen.
Mecanismo de sinergia: angiogénesis y oxigenación tumoral
Una de las hipótesis del grupo es que el fármaco podría ser más eficaz en fases tempranas, cuando el tumor aún depende intensamente de la angiogénesis para expandirse. En ese momento, bloquear el crecimiento de los vasos sanguíneos que lo nutren podría frenar tanto el desarrollo del tumor principal como la aparición de nuevas metástasis.
Además, el pazopanib podría potenciar la eficacia de la quimioterapia y la radioterapia al mejorar la oxigenación del tejido tumoral. «La normalización temporal de la vasculatura facilita la llegada de los fármacos y aumenta la sensibilidad de las células cancerosas a la radiación», explican los autores.
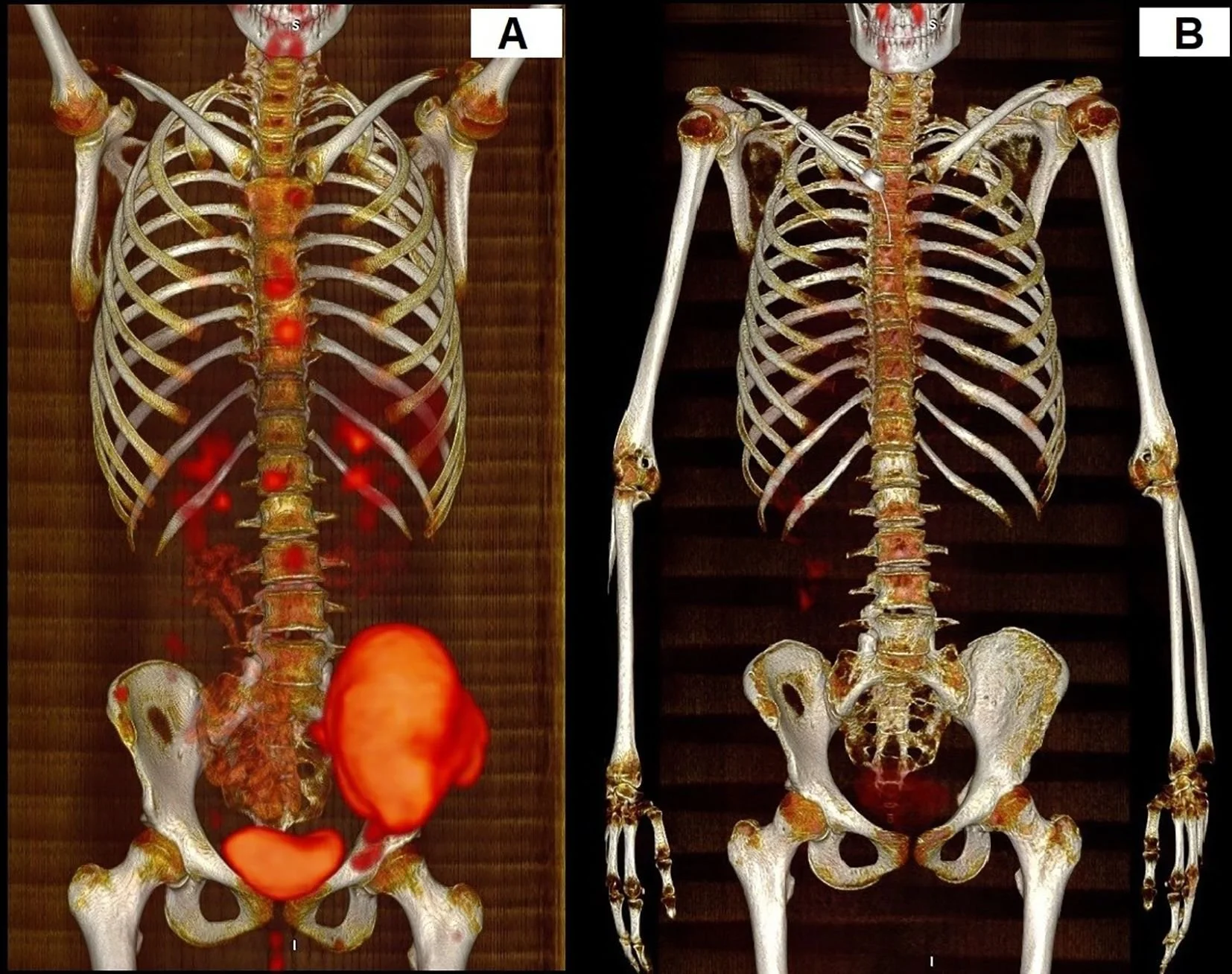
Este posible efecto sinérgico podría explicar la alta tasa de respuestas metabólicas completas observadas en las exploraciones PET-CT, que combinan una tomografía por emisión de positrones (PET), para ver la actividad metabólica; y una tomografía computarizada (TC), para ver la estructura anatómica. Las imágenes mostraron una reducción sustancial de la actividad tumoral en casi todos los pacientes.
Respuesta al tratamiento en el que se incluía el pazopanib observada mediante PET-TC en un paciente con sarcoma de Ewing óseo multisistémico. (A) Imagen antes del tratamiento. (B) Imagen después del tratamiento. Cortesía: Anna Raciborska et al.
Pazopanib y el futuro de las terapias dirigidas
El estudio también apunta hacia el futuro: combinar pazopanib con otras terapias dirigidas o con inmunoterapia. Los investigadores destacan que los agentes antiangiogénicos pueden modificar el entorno inmunitario del tumor, reduciendo las células que suprimen la respuesta inmune y favoreciendo la infiltración de linfocitos T citotóxicos. Estos son un tipo de glóbulo blanco del sistema inmunitario que identifica y destruye las células cancerosas.
«Estas propiedades podrían aprovecharse junto a inhibidores de puntos de control inmunitario, como el anti-PD-1 o el anti-CTLA-4, estrategias que ya se están probando en sarcomas y tumores renales», señala el artículo. Hasta ahora, estas combinaciones no se habían ensayado en el sarcoma de Ewing, pero los resultados preliminares en otros cánceres invitan al optimismo.
Asimismo, los autores plantean la posibilidad de asociar el pazopanib con inhibidores del receptor del factor de crecimiento insulínico (IGF-1R), una vía clave en la biología del sarcoma de Ewing. La idea es que ambos mecanismos —bloqueo de la angiogénesis y freno de la señal proliferativa— podrían complementarse para detener la progresión tumoral.
Sin embargo, advierten de que estas estrategias siguen siendo experimentales y requieren evaluar con cuidado la toxicidad y las interacciones farmacológicas antes de aplicarlas en población pediátrica.
Hacia un nuevo paradigma en oncología pediátrica
El avance del grupo polaco no supone una cura, pero sí un cambio de paradigma en un tipo de cáncer infantil donde apenas había margen de mejora. Frente a la escalada de quimioterapias cada vez más agresivas, la introducción de terapias dirigidas representa una vía más racional, centrada en las vulnerabilidades moleculares del tumor.
Los autores insisten, no obstante, en la necesidad de validar sus hallazgos en ensayos clínicos multicéntricos y de identificar biomarcadores predictivos que permitan seleccionar a los pacientes más propensos a beneficiarse del tratamiento. En muchos casos, la ausencia de mutaciones específicas en las quinasas limita la capacidad de predecir la respuesta a estos fármacos.
«Aunque los resultados son alentadores, se necesitan ensayos controlados más amplios antes de cambiar la práctica estándar —sentencia Raciborska. Y añade—: Nuestro estudio podría servir como base para crear ensayos clínicos prospectivos y multicéntricos que confirmen estos resultados prometedores. Sin embargo, esto requiere mucho trabajo y el compromiso de recursos. Tal vez los futuros programas europeos lo hagan posible. Esperamos que así sea».
Mientras tanto, el estudio demuestra que incluso con los recursos actuales, es posible mejorar la supervivencia de los niños con sarcoma de Ewing metastásico sin aumentar la toxicidad. Como concluye Raciborska, «no siempre hay que esperar a los nuevos fármacos: a veces basta con usar de forma inteligente los que ya tenemos».▪️
TAMBIÉN TE PUEDE INTERESAR:
🔬 Nueva terapia contra el cáncer de hueso con una tasa de éxito del 99%
🔬 Una nueva inmunoterapia podría tratar el cáncer óseo
🔬 Descubierto un «bombazo genómico» que impulsa un agresivo cáncer óseo en niños y adolescentes
🔬Cómo las células cancerosas invaden el torrente sanguíneo para hacer metástasis
Información facilitada por Frontiers
Fuente: Anna Raciborska et al. Pazopanib in patients with primary multi-metastatic bone Ewing sarcoma. Frontiers in Oncology (2025). DOI: https://doi.org/10.3389/fonc.2025.1653015